Beta-Amyloid (1-42) Mensch(TB 500) bezieht sich auf das Peptid, das aus der Hydrolyse von Sojabohnenprotein durch Sojabohnenprotease gewonnen wird. Es besteht hauptsächlich aus Oligopeptiden, die aus 3 bis 6 Aminosäuren bestehen und die Stickstoffquelle des menschlichen Körpers schnell ergänzen, die körperliche Stärke wiederherstellen und Müdigkeit lindern können. Sojapeptide haben die Funktion einer geringen Antigenität, einer Hemmung des Cholesterinspiegels sowie einer Förderung des Fettstoffwechsels und der Fermentation. Es kann in Lebensmitteln verwendet werden, um Proteinquellen schnell zu ergänzen, Müdigkeit zu beseitigen und als Vermehrungsfaktor für Bifidobakterien zu wirken. Sojabohnenpeptide enthalten eine kleine Menge makromolekularer Peptide, freie Aminosäuren, Zucker und anorganische Salze mit einem relativen Molekulargewicht von weniger als 1000. Der Proteingehalt von Sojabohnenpeptiden beträgt etwa 85 %. Seine Aminosäurezusammensetzung ist die gleiche wie die des Sojaproteins. Das Gleichgewicht der essentiellen Aminosäuren ist gut und der Gehalt reichhaltig. Im Vergleich zu Sojabohnenprotein hat Sojabohnenpeptid die physiologischen Funktionen einer hohen Verdaulichkeit und Absorptionsrate, einer schnellen Energieversorgung, einer Senkung des Cholesterinspiegels, einer Senkung des Blutdrucks und einer Förderung des Fettstoffwechsels sowie gute Verarbeitungseigenschaften wie kein Bohnengeruch, keine Denaturierung von Proteinen, keine Säureausfällung, keine Koagulation durch Erhitzen, leichte Löslichkeit in Wasser, gute Fließfähigkeit und ist ein ausgezeichnetes Material für gesunde Lebensmittel.
Geschäftsbeispiel

Paket
 |
 |
Rückmeldung





Maßgeschneiderte Flaschenverschlüsse und Korken
 |
 |

Rolle in der Alzheimer-Forschung
Pathogenese
Beta-Amyloid (1-42) Menschist ein zentrales Molekül bei der Entwicklung von AD. Seine Produktion ist eng mit dem Stoffwechsel des Amyloid-Vorläuferproteins (APP) verknüpft, einem Transmembranprotein, das in neuronalen Zellmembranen und Synapsen reichlich vorhanden ist. Bei gesunden Personen durchläuft APP normale Stoffwechselwege und wird hauptsächlich durch -Sekretase gespalten, wodurch ungiftige Fragmente entstehen.
Bei AD-Patienten kommt es jedoch zu einer Verschiebung in der Stoffwechselverarbeitung von APP. Insbesondere kommt es zu einer Zunahme der sequentiellen Spaltung von APP durch -Sekretase (BACE1) und -Sekretase. Diese abnormale Spaltung führt zu einer übermäßigen Produktion von A 42, das eine höhere Neigung zur Aggregation und Bildung von Amyloid-Plaques aufweist.
Die Aggregation von A 42 zu Fibrillen und Oligomeren ist ein entscheidender Schritt bei der Bildung von Amyloid-Plaques, die ein neuropathologisches Kennzeichen von AD sind. Diese Plaques stören die neuronale Funktion, führen zu synaptischen Dysfunktionen und tragen letztendlich zum kognitiven Verfall und zur Neurodegeneration bei, die bei AD-Patienten beobachtet werden.
Daher war die gezielte Steuerung der Produktion, Aggregation oder Clearance von A 42 ein Hauptschwerpunkt der AD-Forschung und der therapeutischen Entwicklung. Strategien wie die Hemmung von BACE1, die Modulation der -Sekretaseaktivität oder die Verbesserung der Clearance von A 42 durch Immuntherapie oder andere Mechanismen werden aktiv verfolgt, um wirksame Behandlungen für AD zu entwickeln.
Aggregation und Toxizität

Die einzigartigen physikalisch-chemischen Eigenschaften von A 42, insbesondere seine Hydrophobie und Aggregationsneigung, machen es zu einer Schlüsselkomponente bei der Bildung von Amyloid-Plaques. Diese Plaques bestehen hauptsächlich aus aggregierten A 42-Fibrillen und sind ein neuropathologisches Kennzeichen der AD.
Die Aggregation von A 42 zu Fibrillen und Oligomeren stört die strukturelle Integrität neuronaler Zellen und führt zu einer Kaskade komplexer molekularer Mechanismen. Einer dieser Mechanismen ist die Neuroinflammation, die die Aktivierung von Mikroglia und Astrozyten, den ansässigen Immunzellen des Gehirns, beinhaltet. Diese aktivierten Immunzellen setzen entzündliche Zytokine und Chemokine frei, die die neuronale Schädigung weiter verschlimmern können.
Oxidativer Stress ist ein weiterer entscheidender Mechanismus bei der AD-Pathogenese. Die Aggregation von A 42 kann zur Produktion reaktiver Sauerstoffspezies (ROS) führen, die oxidative Schäden an Lipiden, Proteinen und DNA in neuronalen Zellen verursachen. Dieser oxidative Stress kann zur Störung der zellulären Signalwege, der Membranintegrität und der neuronalen Funktion führen.
Schließlich kann die Ansammlung von Amyloid-Plaques und die damit verbundene Neuroinflammation und oxidativer Stress eine neuronale Apoptose oder einen programmierten Zelltod auslösen. Der Verlust neuronaler Zellen, insbesondere im Hippocampus und Kortex, führt zu einem starken Rückgang der kognitiven Funktionen, einschließlich Gedächtnis, Lernen und exekutiven Funktionen.
Daher ist das Verständnis der Mechanismen, die der Aggregation von A 42 und seinen neurotoxischen Wirkungen zugrunde liegen, von entscheidender Bedeutung für die Entwicklung wirksamer Therapien, um das Fortschreiten der AD zu verlangsamen oder aufzuhalten. Strategien zur Hemmung der A 42-Aggregation, zur Verbesserung ihrer Clearance oder zur Bekämpfung der nachgeschalteten neurotoxischen Wirkungen von A 42 werden in der AD-Forschung aktiv verfolgt.

Synaptische Dysfunktion
Synapsen sind die Orte der Kommunikation zwischen Neuronen und spielen eine entscheidende Rolle bei den normalen physiologischen Aktivitäten des Gehirns. Neurotransmitter werden vom präsynaptischen Terminal freigesetzt und binden an Rezeptoren auf der postsynaptischen Membran, wodurch die Signalübertragung zwischen Neuronen ausgelöst wird.
Beta-Amyloid (1-42) MenschEs wurde gezeigt, dass sich Oligomere an Synapsen ansammeln, wo sie mit verschiedenen synaptischen Proteinen interagieren und die normale Funktion der Synapsen stören können. Beispielsweise können A 42-Oligomere an NMDA-Rezeptoren binden, eine Art Glutamatrezeptor, der für die synaptische Plastizität und das Lernen wichtig ist, was zu einer verminderten Rezeptorfunktion und einer beeinträchtigten synaptischen Übertragung führt.
Darüber hinaus können A 42-Oligomere auch den Transport und die Funktion synaptischer Vesikel stören, die für die Freisetzung von Neurotransmittern verantwortlich sind. Dies kann zu einer verminderten Freisetzung von Neurotransmittern führen und die synaptische Übertragung weiter beeinträchtigen.
Die Anreicherung von A 42-Oligomeren an Synapsen kann auch zu Veränderungen der synaptischen Plastizität führen, einem Prozess, bei dem Synapsen als Reaktion auf neuronale Aktivität stärker oder schwächer werden. Eine beeinträchtigte synaptische Plastizität kann das Lernen und das Gedächtnis beeinträchtigen, zwei kognitive Funktionen, die bei der Alzheimer-Krankheit (AD) stark beeinträchtigt sind.
Somit stellt die Fähigkeit von A 42-Oligomeren, die synaptische Funktion zu stören, einen weiteren Mechanismus dar, durch den sie zur Neuropathologie von AD beitragen. Strategien zur Bekämpfung von A 42-Oligomeren und ihren synaptischen Wirkungen werden in der AD-Forschung als potenzielle therapeutische Ansätze aktiv verfolgt
Plaquebildung und neuronale Degeneration

Mit fortschreitender AD nimmt die Anzahl der durch die Aggregation von A 42 gebildeten Amyloid-Plaques im Gehirn allmählich zu. Diese Plaques sind ein neuropathologisches Kennzeichen von AD und bestehen hauptsächlich aus aggregierten A 42-Fibrillen. Das Vorhandensein dieser Plaques kann die normale Funktion von Neuronen und Synapsen stören und zu Beeinträchtigungen der kognitiven Funktion führen.
Als Reaktion auf die Bildung von Amyloid-Plaques werden Mikroglia, die ansässigen Immunzellen des Gehirns, aktiviert. Aktivierte Mikroglia setzen entzündliche Zytokine und Chemokine frei, die die neuronale Schädigung weiter verschlimmern können. Diese neuroinflammatorische Reaktion kann zur Rekrutierung zusätzlicher Immunzellen und zur Produktion zusätzlicher Entzündungsmediatoren führen, wodurch ein Kreislauf aus Entzündungen und neuronalen Schäden entsteht.
Neben Amyloid-Plaques ist AD auch durch das Vorhandensein neurofibrillärer Knäuel gekennzeichnet. Diese Knäuel bestehen aus hyperphosphoryliertem Tau-Protein, das sich in Neuronen ansammelt und deren normale Funktion stört. Die Bildung neurofibrillärer Knäuel ist eng mit der neuronalen Degeneration und dem Verlust neuronaler Zellen verbunden.
Die Aktivierung von Mikroglia und die daraus resultierenden Entzündungsreaktionen können zur Bildung neurofibrillärer Knäuel beitragen. Entzündliche Zytokine und Chemokine können die Phosphorylierung und Aggregation des Tau-Proteins beeinflussen und so die Bildung von Knäueln fördern. Darüber hinaus können aktivierte Mikroglia Neuronen phagozytieren und abbauen, was weiter zum Verlust von Neuronen beiträgt.
Daher sind die Bildung von Amyloid-Plaques, die Aktivierung von Mikroglia und die daraus resultierenden Entzündungsreaktionen entscheidende Komponenten der neuropathologischen Kaskade, die zu AD führt. Das Verständnis der diesen Prozessen zugrunde liegenden Mechanismen ist entscheidend für die Entwicklung wirksamer Therapien, um das Fortschreiten der AD zu verlangsamen oder aufzuhalten.

Forschungs- und Therapiestrategien
Erkennung und Quantifizierung
Der Nachweis und die Quantifizierung von A 42 sind für die AD-Forschung und -Diagnose von entscheidender Bedeutung. Zur Messung der A 42-Spiegel können Methoden wie der Enzyme-Linked Immunosorbent Assay (ELISA) und die Immunhistochemie (IHC) verwendet werden.
- Der Enzyme-Linked Immunosorbent Assay (ELISA) ist eine häufig verwendete Methode zur Messung des A 42-Spiegels in biologischen Proben wie Liquor (CSF) und Plasma. ELISA ist eine hochempfindliche und spezifische Technik, die Antikörper verwendet, um bestimmte Proteine wie A 42 zu binden und nachzuweisen. Durch die Messung der Menge an Antikörper-gebundenem A 42 können Forscher die Konzentrationen von A 42 in einer Probe quantifizieren.
- Die Immunhistochemie (IHC) ist eine weitere Methode, mit der A 42 im Hirngewebe nachgewiesen und quantifiziert werden kann. Bei der IHC werden Antikörper verwendet, um bestimmte Proteine in Gewebeschnitten anzufärben, was es Forschern ermöglicht, die Verteilung und Häufigkeit von A 42 im Gehirn sichtbar zu machen und zu quantifizieren. IHC kann besonders nützlich sein, um die neuropathologischen Veränderungen zu untersuchen, die bei AD auftreten, wie beispielsweise die Bildung von Amyloid-Plaques.
Therapeutische Ansätze
Verschiedene Therapiestrategien gegen A 42 wurden in klinischen Studien getestet, darunter Immuntherapie (z. B. A-Impfstoffe), niedermolekulare Inhibitoren (z. B. BACE1-Inhibitoren) und Gentherapie. Diese Strategien zielen darauf ab, die Produktion von A 42 zu reduzieren, seine Clearance zu fördern oder seine Aggregation zu verhindern, mit dem Ziel, AD-Symptome zu lindern oder umzukehren.

Die Immuntherapie, insbesondere A-Impfstoffe, ist seit vielen Jahren ein Schwerpunkt der AD-Forschung. Diese Impfstoffe stimulieren das Immunsystem zur Produktion von Antikörpern gegen A 42, die dann Amyloid-Plaques binden und aus dem Gehirn entfernen können. Trotz vielversprechender Ergebnisse in Tierversuchen standen klinische Versuche mit A-Impfstoffen am Menschen jedoch vor Herausforderungen, darunter Immunreaktionen gegen den Impfstoff selbst und die Entwicklung von Anti--Arzneimittel-Antikörpern.
Niedermolekulare Inhibitoren wie BACE1-Inhibitoren zielen auf das Beta--Sekretase-Enzym ab, das das Amyloid-Vorläuferprotein (APP) spaltet, um A 42 zu produzieren. Durch die Hemmung von BACE1 können diese Medikamente die Produktion von A 42 reduzieren und das Fortschreiten der AD verlangsamen. Da BACE1 jedoch auch an der Verarbeitung anderer Proteine beteiligt ist, können diese Medikamente Off-{7}Wirkungen haben, die ihren Einsatz einschränken.


Die Gentherapie ist ein weiterer vielversprechender Ansatz zur Bekämpfung von A 42 bei AD. Durch die Bereitstellung von Genen, die für Enzyme oder andere Proteine kodieren, die die Clearance oder den Abbau von A 42 fördern, könnte die Gentherapie möglicherweise die Bildung von Amyloidplaques reduzieren und das Fortschreiten der AD verlangsamen. Allerdings befindet sich die Gentherapie noch in einem frühen Entwicklungsstadium und es müssen viele technische und ethische Herausforderungen bewältigt werden, bevor sie in der klinischen Praxis umfassend eingesetzt werden kann.

Vorbereitungsprozess
Rohstoffauswahl
Sojabohnenmehl oder isoliertes Protein aus hochwertigen, nicht gentechnisch veränderten Sojabohnen aus dem Norden wird in China hauptsächlich als Rohstoff verwendet. Wenn Sojabohnenmehl als Rohmaterial verwendet wird, ist es notwendig, alle Proteinbestandteile durch Alkaliauflösung und Säurefällung zu entfernen und die Proteinreinheit des Substrats zu verbessern, um den Proteingehalt und Peptidgehalt des Produkt-Sojabohnenpeptids sicherzustellen; Als Rohstoff sollte Sojaproteinisolat mit hohem Proteingehalt, niedrigem Aschegehalt und guter Dispersion gewählt werden.
Vorbehandlungsprozess
Vor der Enzymolyse wird das Substrat durch physikalische Maßnahmen (hohe Temperatur, hoher Druck, Ultraschall usw.) ordnungsgemäß denaturiert, um die Restriktionsstelle freizugeben und so eine Grundlage für die anschließende effiziente Enzymolyse zu schaffen. Derzeit ist das übliche Vorbehandlungsverfahren für die Herstellung von Sojapeptiden in China wie folgt: Je nach Menge des Substrats wird ein angemessener Anteil an gereinigtem Wasser (reines Wasser, weiches Wasser usw.) hinzugefügt und durch Scherung, Rühren und andere Behandlungen eine gleichmäßige Dispersion erreicht, und es kann 5–30 Minuten lang auf 80 {6}}100 Grad erhitzt werden. Einerseits kann es eine Sterilisationsrolle spielen, um die mikrobielle Zerstörung während der anschließenden langfristigen enzymatischen Hydrolysereaktion zu reduzieren, andererseits kann es das Substrat ordnungsgemäß denaturieren und dann auf die anfängliche enzymatische Hydrolysetemperatur kaltschneiden.
Kontrolle des enzymatischen Hydrolyseprozesses
Zu den Prozessparametern im Prozess der enzymatischen Hydrolyse gehören hauptsächlich die Auswahl des Enzyms, die Menge des Enzyms, die Methode der enzymatischen Hydrolyse, die Temperatur der enzymatischen Hydrolyse, der pH-Wert, die Bestimmung des Endpunkts der enzymatischen Hydrolyse und die Inaktivierung des Enzyms.
Die Auswahl der Enzyme ist entscheidend für die Effizienz der enzymatischen Hydrolyse, die Qualität der Sojapeptide (Peptidsegment, Aminosäurezusammensetzung, Geschmack usw.) und die Ausbeute. Normalerweise werden verschiedene Enzymkombinationen verwendet, um die Effizienz der enzymatischen Hydrolyse sicherzustellen.
Beachten Sie, dass es sich bei dem verwendeten Enzym um die in GB2760 spezifizierte essbare Protease handeln muss.
Zu den enzymatischen Methoden gehören die synchrone Enzymolyse, die Schritt-für-Schritt-Enzymolyse und der Enzymmembranreaktor.
Die Auswahl der Enzymolysetemperatur und des pH-Werts hängt von der geeigneten Einwirkungstemperatur und dem pH-Wert jedes einzelnen Enzyms in der Enzymkombination ab.
Trennung und Verfeinerung
Das enzymatische Hydrolysat nach der Enzyminaktivierung ist ein gemischtes System, das makromolekulares Protein, Polypeptid, Oligopeptid, Aminosäure und andere Nichtproteinkomponenten (Stärkezucker, Fett, Salz usw.) enthält. Um den Zweck der Anreicherung von Sojapeptiden zu erreichen, ist es notwendig, andere Komponenten abzutrennen und zu entfernen. Der Trennungsprozess von Sojabohnen-Protease-Hydrolysat umfasst normalerweise zwei Stufen: Rohtrennung und Raffinierung. Bei der Grobtrennung werden in der Regel Zentrifugalabscheider oder Druckfiltration eingesetzt, um Komponenten mit hohem Molekulargewicht wie Protein, Stärke, Fett usw. zu entfernen und einen klareren flüssigen Teil zu erhalten, der eine Grundlage für den Raffinierungsprozess bildet; Der Raffinierungsprozess besteht darin, andere Komponenten, wie Peptide und Proteine mit hohem Molekulargewicht, Aminosäuren, Pigmente, Gerüche, Fette, Salze usw., durch Feinfilter oder Adsorptionstrennung (selektive Adsorption von Aktivkohle oder anderen Adsorptionsmitteln) oder Membrantrennung (Mikrofiltration, Ultrafiltration, Nanofiltration) weiter zu entfernen, um eine klare und transparente Sojabohnenpeptidlösung zu erhalten.
Konzentration
Durch den Konzentrationsprozess wird vor allem der Feststoffgehalt der raffinierten Sojapeptidflüssigkeit auf 20 % - 45 % erhöht, um die anschließende Trocknungseffizienz zu verbessern, Energie zu sparen und den Verbrauch zu senken. Zu den gängigen Konzentrationsmethoden gehören die Membrantrennkonzentration und die Verdampfungskonzentration.
Sterilisation
Der Sterilisationsprozess dient hauptsächlich dazu, die Mikroorganismen in der Sojapeptidlösung abzutöten. Um die Qualität des Produkts sicherzustellen, wird üblicherweise die Ultrahochtemperatur-Sterilisationsmethode verwendet.
Trockengranulierung
Ein 42-mm-Granulat wird durch den Sprühtrocknungsturm (Zentrifuge, Drucktyp) in Kombination mit dem Granulator erhalten, um die Dichte des Produkts zu kontrollieren.
Verpackung und Inspektion
Die Verpackung von Sojapeptiden sollte in einem Reinraum mit Temperatur- und Feuchtigkeitskontrolle erfolgen (im Allgemeinen sind mehr als 100.000 Stufen erforderlich). Die Innenverpackung besteht im Allgemeinen aus zwei Schichten und besteht aus einer Verbundfolie in Lebensmittelqualität. Die Außenverpackung besteht aus einer Schachtel und einem Fass. Aufgrund des Eintrags von Fremdstoffen in den Produktionsprozess (wie Eisen, Edelstahl, andere Fremdstoffe usw.) ist es in der Regel erforderlich, zur Metalldetektion Röntgengeräte oder Metalldetektoren einzusetzen, um das Risiko von Fremdstoffen in Sojapeptidprodukten zu verringern.
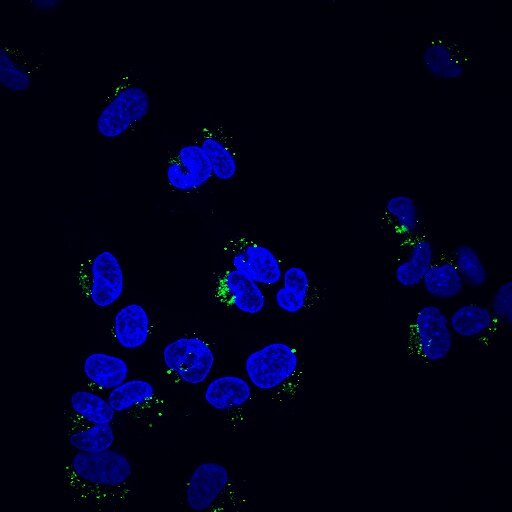
Beta-Amyloid (1-42) Mensch, auch bekannt als A (1-42) oder Amyloid-Beta-Peptid (1-42), ist ein Schlüsselpeptidfragment, das an der Pathogenese der Alzheimer-Krankheit (AD) beteiligt ist. Es ist ein Produkt der proteolytischen Spaltung des Amyloid-Vorläuferproteins (APP), eines Transmembran-Glykoproteins, das in Neuronen und anderen Zelltypen weit verbreitet ist.
Dieses spezifische Peptid besteht aus 42 Aminosäuren, die aus der sequentiellen Spaltung von APP durch -Sekretase (BACE1) und -Sekretase stammen. Im Gegensatz zu seinem kürzeren Gegenstück A (1-40) ist A (1-42) hydrophober und anfälliger für Aggregation, wodurch Oligomere, Fibrillen und schließlich Amyloid-Plaques im Gehirn gebildet werden. Diese Plaques sind ein Kennzeichen der Alzheimer-Krankheit und tragen zur neuronalen Dysfunktion und zum Tod bei.
Der Aggregationsprozess von A (1-42) ist komplex und beinhaltet verschiedene Konformationsänderungen und Wechselwirkungen mit anderen Biomolekülen. Es wird angenommen, dass diese Aggregate die synaptische Funktion stören, oxidativen Stress auslösen und Entzündungen fördern, was zu kognitivem Verfall und Gedächtnisverlust führt.
Die Erforschung der Rolle von A (1-42) bei AD hat die Bemühungen zur Entwicklung therapeutischer Strategien intensiviert, die auf seine Produktion, Aggregation oder Clearance abzielen. Dazu gehören -- und -Sekretasehemmer, Immuntherapien zur Reduzierung der Plaquebelastung und Moleküle, die bestimmte oligomere Zustände von A (1-42) stabilisieren oder stören. Das Verständnis der Mechanismen, die der Toxizität und Aggregation von A (1-42) zugrunde liegen, bleibt von entscheidender Bedeutung für die Weiterentwicklung von Behandlungen und letztendlich für die Suche nach einem Heilmittel für die Alzheimer-Krankheit.
Es ist ein paradoxes Molekül: in seiner aggregierten Form ein Treiber der Neurodegeneration und in seinem Monomerzustand ein Hüter der neuronalen Gesundheit. Fortschritte in der Kryo-EM, der Biomarker-Entwicklung und der Immuntherapie haben unser Verständnis der Rolle von A 42 bei AD verändert, dennoch bleiben Herausforderungen bei der Umsetzung präklinischer Erkenntnisse in wirksame Behandlungen bestehen. Zukünftige Forschung muss die Dualität von A 42 in Einklang bringen, strukturelle Erkenntnisse für die Arzneimittelentwicklung nutzen und personalisierte Ansätze zur Bekämpfung dieser verheerenden Krankheit integrieren.

Häufig gestellte Fragen
Was ist Beta-Amyloid (1-42) beim Menschen?
+
-
Beta-Amyloid (1-42) menschlich ( -Amyloid 1-42, menschlich) ist ein Peptid, das aus 42 Aminosäuren besteht und den Hauptbestandteil von Amyloid-Plaques im Gehirn von Patienten mit Alzheimer-Krankheit (AD) darstellt. Es wird durch Spaltung des Amyloid-Vorläuferproteins (APP) durch -Sekretase und -Sekretase erzeugt und seine Aggregationseigenschaften stehen in engem Zusammenhang mit der Pathogenese von AD.
Welche Lagerungsbedingungen gelten für Beta-Amyloid (1-42) vom Menschen?
+
-
Gefriergetrocknete Produkte müssen bei -20 Grad unter lichtgeschützten, versiegelten und feuchtigkeitsbeständigen Bedingungen-gelagert werden, damit sie 6–12 Monate haltbar sind. Eine kurzfristige Lagerung bei 4 Grad ist für 1-2 Monate zulässig. Bei Raumtemperatur nimmt das Produkt leicht Feuchtigkeit auf und löst die Aggregation aus; Oligomere können innerhalb einer Woche nachweisbar sein, mit erheblichen Veränderungen in der Aktivität.
Welche Anwendungsgebiete gibt es für Beta-Amyloid (1-42) beim Menschen?
+
-
Alzheimer-Krankheitsforschung: Als zentraler pathologischer Biomarker wird es zur Erforschung der AD-Pathogenese, zum Arzneimittelscreening und zur Wirksamkeitsbewertung verwendet.
Neurobiologische Forschung: Untersucht neuronale Schäden, synaptische Funktionen und neuroinflammatorische Mechanismen.
Arzneimittelentwicklung: Dient als Ziel für die Entwicklung von Medikamenten gegen AD, beispielsweise solche, die die A-Aggregation hemmen, die A-Clearance fördern oder die Neuroinflammation modulieren.
Biomarker-Erkennung: Hilft bei der frühen AD-Diagnose durch Messung der A 1-42-Spiegel in Liquor oder Blut.
Beliebte label: Beta-Amyloid (1-42) human cas 107761-42-2, Lieferanten, Hersteller, Fabrik, Großhandel, Kauf, Preis, Bulk, zu verkaufen


